今回は睡眠薬の投稿です。
睡眠薬は、精神科・心療内科に限らず整形外科や婦人科など様々な科からも処方されますが、多くの患者さんは薬の強さに興味があり、「薬に頼りたくないので一番弱いものをお願いします。」といった要望が多いそうです。
もちろん、睡眠薬は「強さ」だけで選ぶものではありませんし、「弱い」からといって過量に服用して依存症に陥ることは避けなければなりません。
そのため、睡眠薬の「強さ」や「効き方」をしっかり理解する必要があります。
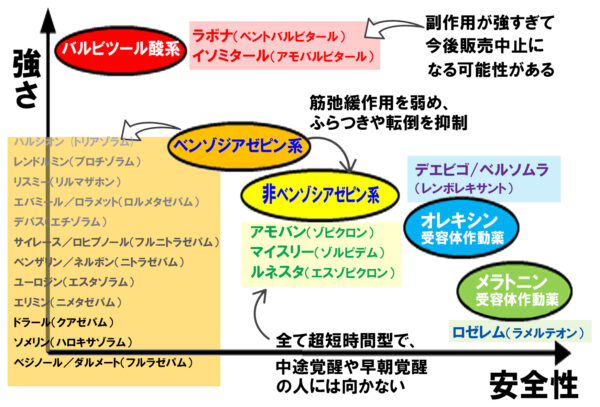
睡眠薬の「種類」と「強さ」はこうだ‼
- バルビツール酸系 ←(過去に非バルビツール酸系があった)
- ベンゾジアゼピン系
- 非ベンゾシアゼピン系
- メラトニン受容体作動薬
- オレキシン受容体拮抗薬
の5種類があり、上段の睡眠薬ほど古く、下段に行くほど新しい薬になります。
大雑把に言えば、「古い薬は、眠らせる力は強力だが副作用が強い」「新しい薬は、眠らせる力は弱いが安全性には優れている」ということになります。
5種類の睡眠薬を整理して覚えるべし‼
1.バルビツール酸系睡眠薬
バルビツール酸系睡眠薬は、1950年代から販売された睡眠薬で、もっとも古い睡眠薬になります。眠らせる力が非常に強いのが特徴で、手術時の麻酔としても使われていました。
ところが、「効果が強すぎる」ということは副作用も強いということで、バルビツール酸系睡眠薬は、呼吸抑制や重篤な不整脈を起こす場合があり細心の注意が必要となります。
また、耐性・依存性が強く、長期・大量の服用ですぐに薬の効き目が悪くなり、薬を手放せなくなるリスクもあります。
そのため、現在、バルビツール酸系が不眠症に使われることは殆どなく、どうしても眠れない難治性の不眠に限って専門の医療現場でのみ使用されています。極力処方すべきではない危険な薬という位置づけになっています。
代表的なベンゾジアゼピン系睡眠薬には次のとおり
- ベゲタミン ←(3種成分の合剤で平成28年で販売中止)
- ラボナ(一般名:ペントバルビタールカルシウム)
- イソミタール(一般名:アモバルビタール)
などがありますが(ベゲタミンに続き)残りの薬も、販売中止になると考えられます。
また、バルビツール酸系に少し遅れて、1950年代後半から「非バルビツール酸系睡眠薬」のメプロバメートとサリドマイドが販売されましたが、効果の強さから乱用されるケースが多発し、また、催奇形性(つわり予防で妊婦が服用し奇形児が多く生まれた)の問題から徐々に使われなくなり、現在では睡眠薬として使われていません。
※サリドマイドは血管新生の阻害作用があるため、今は多発性骨髄腫の治療薬として承認されている。
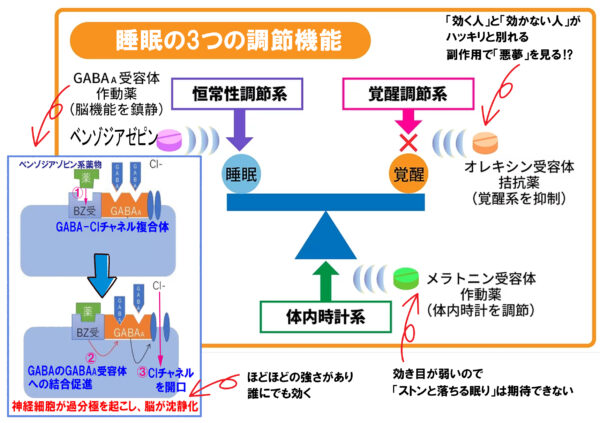
2.ベンゾジアゼピン系睡眠薬
ベンゾジアゼピン系睡眠薬は、1960年頃から使われるようになった睡眠薬で、バルビツール酸系睡眠薬の危険性を回避できる「もっと安全な睡眠薬」として開発されました。
ベンゾジアゼピン系睡眠薬は、程々の強さを持っていて安全性も高く、バランスの取れた睡眠薬と言われています。副作用がない訳ではありませんが、バルビツール酸系のように命に関わるような重篤な副作用を起こすことは殆どありません。
ただし、作用時間が短いものほど耐性や依存性が生じやすく、バルビツール酸系ほどではないものの、漫然と使い続けないように注意は必要です。
ベンゾジアゼピン系睡眠薬は、発売以降、最も多く処方される睡眠薬で多くの製品が販売されています。しっかりと覚えましょう。
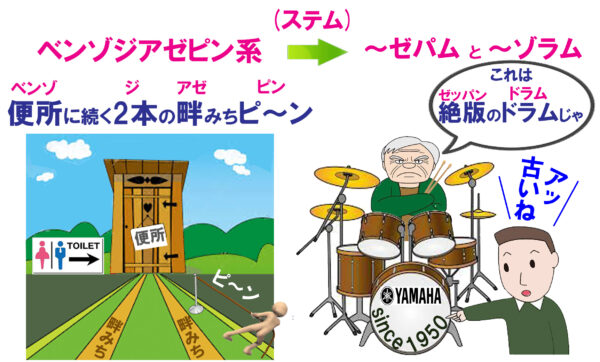
ベンゾジアゼピン系のステム(ゼパム、ゾラム)の覚え方
ベンゾジアゼピン系・非ベンゾジアゼピン系睡眠薬の発現・作用時間
代表的なベンゾジアゼピン系睡眠薬には次のとおり
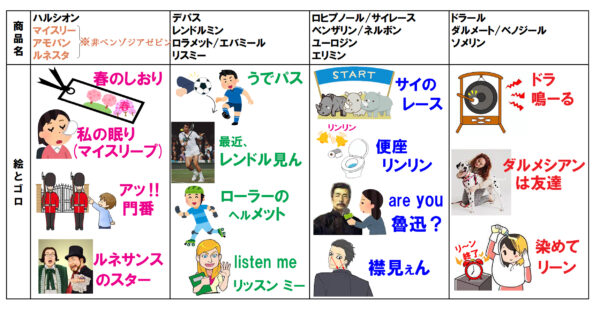
・ハルシオン(一般名:トリアゾラム)
・レンドルミン(一般名:ブロチゾラム)
・リスミー(一般名:リルマザホン)
・エバミール/ロラメット(一般名:ロルメタゼパム)
・デパス(一般名:エチゾラム)
・サイレース/ロヒプノール(一般名:フルニトラゼパム)
・ベンザリン/ネルボン(一般名:ニトラゼパム)
・ユーロジン(一般名:エスタゾラム)
・エリミン(一般名:ニメタゼパム)
・ドラール(一般名:クアゼパム)
・ソメリン(一般名:ハロキサゾラム)
・ベジノール/ダルメート(一般名:フルラゼパム)
※効き過ぎた場合、ベンゾジアゼピン系薬剤の拮抗薬は「フルマゼニブ」
3.非ベンゾジアゼピン系睡眠薬
非ベンゾジアゼピン系は、ベンゾジアゼピン系睡眠薬をさらに改良した睡眠薬で、1980年頃から使われるようになりました。
ベンゾジアゼピン系睡眠薬は、催眠作用の他に筋弛緩作用もあり、患者さんによっては転倒やふらつきを誘発する欠点がありました。特に高齢者は、転倒による骨折のリスクが高まります。
そのため、非ベンゾジアゼピン系睡眠薬(ω1受容体に選択的に作用し、ω2受容体を刺激しない)は、筋弛緩作用を少なくしてふらつきや転倒の副作用を減らした薬なのです。
非ベンゾジアゼピン系睡眠薬の欠点としては、作用時間の短いものしかなく、現在、販売されているものは全て超短時間型になります。
そのため、寝つきが悪いタイプの不眠(入眠障害)には有効ですが、夜中に何度も起きてしまう中途覚醒や早く起きてしまう早期覚醒には効果がありません。また、耐性や依存性もベンゾジアゼピン系とほぼ同等に出現します。
代表的な非ベンゾジアゼピン系睡眠薬は次のとおり
・アモバン(一般名:ゾピクロン)
・マイスリー(一般名:ゾルピデム)
・ルネスタ(一般名:エスゾピクロン)
4.オレキシン受容体拮抗薬
オレキシンは覚醒に関係している脳内の神経伝達物質です。そのためオレキシンが欠乏すると脳の覚醒を維持できなくなり、眠くなってしまいます。
実際、ナルコレプシー(別名「眠り病」)の原因は、オレキシンの欠乏だと言われています。
オレキシン受容体拮抗薬は、オレキシンの働きをブロックすることで脳の覚醒レベルを落とし眠りに導く薬となります。
ベンゾジアゼピン系、非ベンゾジアゼピン系に比べると、効果はやや劣りますが、効く人にはしっかり効きます。耐性・依存性もほとんどなく、日中の眠気の持ち越しが少ないというメリットもあります。
デメリットとしては、副作用で「悪夢」が生じる率が他の睡眠薬よりも多いという点があります。また、発売されて日が浅いため、ベンゾジアゼピン系・非ベンゾジアゼピン系睡眠薬と比べると薬価が高いという欠点があります。
オレキシン受容体拮抗薬については、「効く人」と「効かない人」がハッキリと別れるという印象があり、患者さんからの聞き取りも重要になります。
オレキシン受容体拮抗薬には次のようなものがあります。
・ベルソムラ(一般名:スボレキサント)
・デエビゴ(一般名:レンボレキサント)
※CYP3A4阻害作用の強いクラリスロマイシンと併用禁忌
5.メラトニン受容体作動薬
メラトニンは、脳の松果体という部位から夜間(午後9時頃から午前9時頃間、午前2~3時頃をピークとして)分泌される神経ホルモンで、ヒトの睡眠を安定させたり、生体時計の調整を行ったりする作用があります。
「だったら、メラトニン受容体を人工的に刺激すれば、眠くなるはずだ」という発想で生まれたのが、このメラトニン受容体作動薬です。
他の睡眠薬は「薬の力で強制的に眠らせる」ものですが、メラトニン受容体作動薬は「自然に近い機序で眠りにつかせる」ことができるのが最大の特徴です。
自然な眠気を後押しする薬なので 耐性や依存性もなく安全性が高いのがメリットです。
その分、睡眠作用は弱く、「薬の力でストンと眠りに陥る」といった効果は期待できません。
そのため、発売以降、売れ行きは今一のようです。理由は効果の弱さにあると思われますが、ゆっくりと不眠を改善させたい患者さんには向いています。
メラトニン受容体作動薬には次のとおり
・ロゼレム(一般名:ラメルテオン)
※SSRIのフルボキサミンと併用するとメラトニンの血中濃度が急上昇するので併用禁忌
以上、5種類の睡眠薬の「商品名」と「一般名」に関する「絵とゴロで楽しく覚えるクスリの名前」は、次回以降、順次投稿しようと思います。
くすりのレビュー、国家試験の勉強に役立つYouTube動画
yakulab info 下田武先生
睡眠薬①(概要):8分57秒
睡眠薬②(バルビツール酸系、ベゾジアゼピン系睡眠薬):8分58秒
睡眠薬③(非ベゾジアゼピン系睡眠薬など):10分38秒






コメント